il pavimento pelvico è tutta quella struttura di muscoli, legamenti e tessuto connettivo che, proprio come il nome suggerisce, fa da ‘pavimento’ al nostro bacino, essenzialmente chiudendo, dabbasso, la cavità addomino-pelvica.
è una zona fondamentale del corpo, in quanto racchiude e sorregge organi indispensabili alla vita, come l’uretra, la vescica, la vagina (o la prostata) e tutto il condotto ano-rettale.
sebbene pochi conoscano il pavimento pelvico, e la sua importanza sia stata solo recentemente riscoperta dalla Medicina, esistono una grande quantità di problemi che una condizione patologica dei suoi tessuti può causare, non solo alle donne ma anche agli uomini.
questi problemi possono andare dall’impossibilità di avere soddisfacenti rapporti sessuali sino a vere e proprie incontinenze fecali ed urinarie, passando anche per condizioni croniche di stipsi.
per questi problemi, da tempo la Medicina riabilitativa ha messo a punto svariate tecniche che, come il nome lascia intendere, mirano proprio a riabilitare il pavimento pelvico e a ridare benessere e una buona qualità di vita ai pazienti.
leggi questa pagina per scoprire tutto sulla riabilitazione del pavimento pelvico della Dott.ssa Luisella Troyer.
Che cos’è il pavimento pelvico?
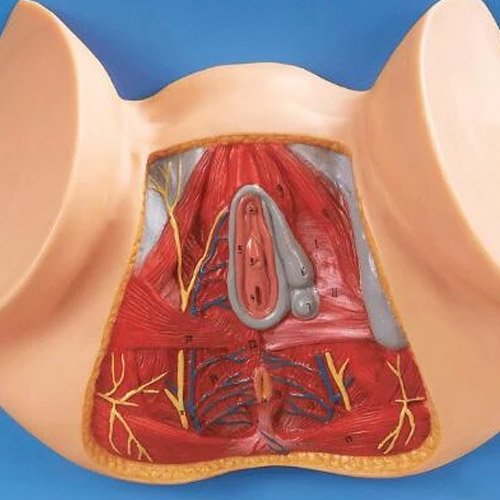
lo scheletro umano, per ragioni di mobilità e di evoluzione nell'andatura eretta, non ha una struttura contenitiva delle pelvi
in anatomia, per pavimento pelvico s’intende quella zona di area grossomodo romboidale che collega, a grandi linee, le due tuberosi ischiatiche delle anche.
a livello anatomico, il pavimento pelvico può essere sinteticamente schematizzato in tre grandi zone:
- La zona del diaframma pelvico;
- La zona del diagramma urogenitale;
- La zona che circonda gli sfinteri
la zona del pavimento pelvico, non protetta dallo scheletro, è composta da muscoli, tendini e tessuto connettivo, uniti tra di loro in un vero e proprio ‘pavimento’, su cui poggiano tutti gli organi del basso addome e delle pelvi, come il retto, l’ano, la vescica, l’uretra e, ovviamente, gli organi sessuali.
Perché il pavimento pelvico è così importante nell’anatomia umana?
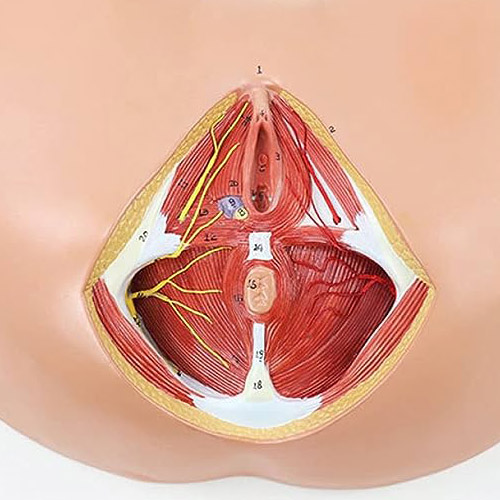
il pavimento pelvico è di fondamentale importanza per il corpo, sia maschile che femminile, poiché i suoi tessuti reggono organi interni di notevole importanza fisiologica, nonché riproduttiva.
un cedimento importante della struttura comporta sempre problemi seri ed invalidanti alla defecazione, alla minzione, ai rapporti sessuali, impattando in modo significativo sulla qualità di vita.
l’importanza del pavimento pelvico e di tutto ciò che sostiene è stata ignorata dalla Medicina per lungo tempo, e solo in tempi più meno recenti si è finalmente riscoperta la sua fondamentale utilità.
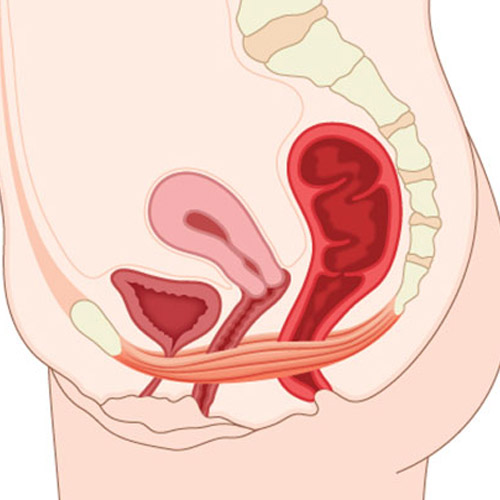
Quando il pavimento cede: da discesa del perineo e il prolasso degli organi pelvici
il pavimento pelvico è una struttura resistente ma elastica che, con gli appositi ‘agganci’ tendinei e muscolari, si sorregge da sola ogni giorno, sfidando costantemente la forza di gravità.
questo sforzo giornaliero può essere reso ancora più gravoso da situazioni e condizioni particolari, e ha la tendenza a peggiorare nel corso degli anni, per via del noto rallentamento del metabolismo che, a sua volta, fa diminuire la quantità e la qualità del collagene.
i disturbi principali del pavimento pelvico sono essenzialmente due: quello che viene chiamato sindrome del perineo discendente e il prolasso degli organi pelvici.
si parla di perineo discendente quando il pavimento pelvico cede nella sua elasticità e tonicità, di fatto prolassando verso il basso.
solitamente, questa discesa peggiora durante gli sforzi addominali, come ad esempio durante la defecazione (il ponzamento, cioè la spinta per espellere le feci), la minzione o durante gli sforzi lavorativi o sportivi.
a livello clinico, indicativamente si considera la discesa del perineo patologica quando questa eccede oltre 1,4cm dell’angolo ano-rettale rispetto alle tuberosi iliache, in condizioni di riposo (quindi non sotto sforzo da minzione o ponzamento).
il prolasso degli organi pelvici è invece, come il nome lascia intuire, la discesa sistematica e la fuoriuscita dalle strutture anatomiche di sede dell’utero, della vagina, della vescica e del canale ano-rettale.
sia la sindrome del perineo discendente che l’effettivo prolasso degli organi pelvici possono essere presenti e di grado lieve, e rimanere quindi asintomatici oppure divenire sintomatici, e portare molte disfunzionalità al paziente, alcune di grave entità e in grado di peggiorare considerevolmente la qualità di vita.
Perché il pavimento pelvico prolassa?

la gravidanza e il parto sono fattori scatenanti la discesa del perineo e il prolasso del pavimento pelvico
essenzialmente, i tessuti del pavimento pelvico riescono ad essere elastici e resistenti grazie alla grande quantità di collagene presente in essi.
il collagene è quella proteina che, come il nome suggerisce, fa ‘da colla’ ai tessuti e permette la loro aderenza, sia a strutture ossee che ad altri tessuti molli.
questo collante fondamentale viene prodotto dai fibroblasti, cioè particolari cellule del tessuto connettivo che hanno proprio il compiuto di produrre, costantemente, nuovo collagene.
il motivo di questa produzione continua è presto detto: proprio come ogni altro ‘collante’, anche il collagene, nel tempo, perde le caratteristiche iniziali, per divenire più ‘secco’ e poco funzionale.
ecco perché, ciclicamente, il vecchio collagene viene smaltito dai macrofagi e sostituito col nuovo collagene.
questo processo, che si chiama turnover del collagene, è indispensabile al nostro corpo per un’infinità di cose: per tenere bene adesa la pelle al pannicolo adiposo e alla tonaca muscolare, per far rimanere tonico ed elastico il tessuto connettivo e, di rimando, per permettere ai tessuti del pavimento pelvico di continuare ad essere elastici e resistenti.
purtroppo, con l’età, il metabolismo della produzione del collagene cala, e il turnover rallenta.
rallentando il rinnovo del collagene, questo rimane più a lungo nei tessuti, anche quando è ormai secco e poco funzionale, causando quindi una perdita di tono e di resistenza degli stessi.
ciò è di fondamentale importanza non solo per la nostra pelle (che comincia infatti a ‘cadere’, formando delle rughe), ma anche per i tessuti che, come quelli del pavimento pelvico, devono necessariamente rimanere adesi e tonici.
a questa causa principale, vanno poi aggiunti i fattori cosiddetti scatenanti, cioè eventi che peggiorano il cedimento del pavimento pelvico e anzi ne provocano spesso l’inizio.
tali fattori scatenanti sono:
- La stipsi cronica;
- La gravidanza ed il parto nello specifico;
- L’obesità
Come tutti i prolassi dovuti al cedimento delle strutture di sostegno, anche quello del pavimento pelvico, se non opportunamente trattato, non può migliorare, ma solo peggiorare.
Ecco perché la diagnosi e l'eventuale terapia riabilitativa dovrebbero essere effettuate il prima possibile.
La riabilitazione pelvica dona i risultati migliori, difatti, negli stadi iniziali del prolasso.
Che sintomi può dare un pavimento pelvico prolassato?
la sintomatologia del perineo discendente e del prolasso del pavimento pelvico è estremamente complessa e variegata: va all’assenza di sintomi sino a disturbi molto importanti, che aggravano fortemente la qualità di vita del soggetto.
va ricordato che prolassi inferiori al centimetro e mezzo, solitamente, sono considerati fisiologici nelle donne già partorienti e di età superiore ai 50 anni, e solitamente rimangono asintomatici, non richiedendo quindi un trattamento.
premesso ciò, ecco i sintomi più comuni di un prolasso accentuato:
• Defecazione ostruita o incontinenza fecale
scivolando verso il basso, il pavimento pelvico si porta appresso anche il canale ano-rettale, appoggiato su di esso.
questo può comportare la deformazione del retto e, specie nella donna, la formazione di un rettocele.
tale deformazione può portare alla difficoltà nella defecazione oppure all’incontinenza fecale, poiché anche gli sfinteri e il rilassamento dei tessuti connettivi ano-rettali risentono dello sfiancamento generale del pavimento pelvico;
• Problemi alla minzione ed incontinenza urinaria
la discesa del pavimento pelvico comporta anche un prolasso della vescica, che può dare dunque origine ad un cistocele.
i problemi di tale prolasso vanno da una difficoltà alla minzione a vera e propria incontinenza urinaria;
• Problemi erettili
scivolando verso il basso, la vescica tende a schiacciare la prostata, che invece sembra sempre mantenere la sua posizione anatomica, causando quindi prostatiti.
la cronicizzazione delle prostatiti porta dunque alla disfunzione erettile negli uomini;
• Difficoltà nei rapporti sessuali per le donne
scivolando in giù, il retto può premere sulla vagina, generando quindi un’iper-sensibilità e la conseguente difficoltà (o impossibilità) dell’atto sessuale penetrativo.
questi sintomi, va ricordato, devono essere presi come una traccia generica: possono presentarsi abbinati oppure singoli, e la loro intensità e disagio per il paziente può variare anche di molto, a seconda del grado di prolasso e, non meno importante, delle eventuali terapie contenitive che eventualmente vengono approntate.
Qual’è la diagnosi del prolasso del pavimento pelvico?
la diagnosi della discesa del perineo e del prolasso del pavimento pelvico è effettuata mediante visita proctologica con obbligatorio esame delle pelvi.
eventualmente, all’esame clinico il Medico può prescrivere anche altri esami specialistici, tra i quali:
- Una Videoproctoscopia;
- Una manometria ano-rettale;
- Un’ecografia delle pelvi e della vescica;
- L’uroflussimetria;
- Una Risonanza Magnetica delle pelvi;
- Una defecografia
Cosa si intende per riabilitazione pelvica?
la riabilitazione del pavimento pelvico è tutta quella serie di trattamenti medici e fisioterapici che hanno principalmente due scopi:
- Aumentare il tono e l’elasticità dei tessuti del pavimento pelvico
- Ridurre o eliminare i sintomi per il paziente
questi trattamenti sono essenzialmente divisi in quattro sotto-terapie separate che, però, devono essere integrate in un protocollo deciso dal Medico, anche tenendo conto dello stato del prolasso e dei sintomi del paziente.
tali terapie sono:
- La fisiokinesiterapia, cioè quella ginnastica fisiokinetica atta a riabilitare a livello sensitivo e motorio il pavimento pelvico;
- L’elettroterapia, per aumentare il tono dei muscoli pelvici (indispensabile nel caso di ipotono degli sfinteri oppure di incontinenza urinaria);
- L’opportuna terapia dietetica e riabilitativa intestinale, per assicurare un alvo morbido, ben formato e facile da espellere;
- La terapia con biofeedback, per far riappropriare il paziente degli adeguati stimoli alla minzione e alla defecazione
tutte queste terapie compongono dei pacchetti di protocolli necessariamente personalizzati, cioè studiati dal Medico in quantità adeguata a seconda della situazione del paziente.
se ben attuata, la terapia riabilitativa del pavimento pelvico può migliorare di molto la condizione dei pazienti, arrestando il prolasso e alleggerendo o minimizzando la sintomatologia, aumentando quindi la qualità di vita e il ritorno alle normali attività, senza più la paura dell’incontinenza fecale od urinaria.
va ricordato che i migliori risultati della riabilitazione pelvica si ottengono quando essa agisce sui primi stadi del prolasso del perineo.
quindi la diagnosi tempestiva e l’inizio del protocollo riabilitativo sono assolutamente indispensabili, per ottenere i massimi risultati possibili.
Quando è necessaria la Chirurgia per il pavimento pelvico?
la Chirurgia per la risoluzione del prolasso del perineo è relegata, con i protocolli moderni, sono ai casi gravi, che non risentono del trattamento riabilitativo.
ciò succede quando vi è una lacerazione totale dei tessuti o lo sfiancamento completo dei muscoli e dei tendini, impossibile quindi da risolvere con la fisioterapia riabilitativa.
ad esempio, la Chirurgia si rivela necessaria in caso di rettocele perforato, oppure di grave cistocele.
va ricordato, comunque, che anche nel caso di indicazione chirurgica la riabilitazione pelvica è sempre necessaria, sia prima che dopo l’operazione.
Soffri di incontinenza fecale o urinaria e vuoi migliorare la tua situazione? La Dott.ssa Luisella Troyer può aiutarti

la Dott.ssa Luisella Troyer è un Chirurgo Vascolare perfezionata come Proctologo, con grande esperienza nella diagnosi e nel trattamento del perineo discendente.
nel suo studio di Milano, in Via della Moscova, la Dottoressa può aiutarti a diagnosticare e a trattare i sintomi più invalidanti della discesa del perineo, come ad esempio l’incontinenza fecale oppure urinaria.
un team dedicato di fisioterapisti, infermieri e massoterapisti, personalmente scelto e coordinato dalla Dottoressa, può aiutarti a ritornare ad una condizione di benessere, grazie ai protocolli avanzati di riabilitazione intestinale e pelvica.
il tuo proctologo d'eccellenza in centro a milano
la Dott.ssa Luisella Troyer è un Chirurgo Vascolare, perfezionata in Proctologia e Colonproctologia, che riceve a Milano, presso lo studio Salus Mea in Via della Moscova, 60.
nello studio, modernamente attrezzato, la Dottoressa eroga visite mediche specialistiche di Chirurgia Vascolare e Colonproctologia, per diagnosticare e risolvere problemi proctologici come:
- Emorroidi patologiche;
- Un trombo emorroidario;
- Ragadi anali;
- Condilomi anali;
- Ascessi peri-anali e fistole anali;
- Stitichezza cronica;
- Sindrome del colon irritabile;
- Incontinenza fecale;
- Rettocele;
- Sindrome del perineo discendente
nello studio, la Dottoressa effettua anche trattamenti mini-invasivi, come la cura delle emorroidi prolassate con l'innovativa scleromousse stabilizzata ad aria sterilizzata.
Per le sue diagnosi e le visite proctologiche, la Dott.ssa Luisella Troyer utilizza l'eccellenza della tecnologia diagnostica, come il moderno videoproctoscopio in alta definzione, per la Videoproctoscopia Endoscopica Elettronica.
lo studio Salus Mea dove visita la Dott.sa Luisella Troyer è nel cuore di Milano, ed è facilmente raggiungibile con la Linea Metropolitana MM2 (Linea Verde) fermata Moscova.
se vuoi raggiungere lo studio in autovettura, ricorda che lo studio è nella Zona a Traffico Limitato di Milano (Area C), quindi ti servirà il pass (clicca qui per tutte le informazioni e per acquistarlo).
se vieni da fuori Milano in treno, puoi scendere alla stazione Milano Centrale o Porta Garibaldi, prendere la linea MM2 (Linea Verde), e scendere alla fermata Moscova.
Tutti gli articoli sanitari presenti in questo sito sono stati scritti da Medici o informatori sanitari.
Le informazioni sanitarie sono date
secondo i principi di scienza e coscienza, senza ausilio di algoritmi generativi.
Tutti gli articoli sanitari sono materiale originale, attendibile, verificato e inviato all'Ordine provinciale di appartenenza.
Nessun articolo è stato scritto, anche parzialmente, da un'intelligenza artificiale generativa.
Tutti i disegni anatomici e le tavole mediche presenti nel sito sono stati realizzati da artisti scientifici, in possesso di Diploma Accademico rilasciato da un istituto AFAM e che hanno regolarmente superato gli esami universitari dei corsi obbligatori di Anatomia Artistica.
Nessuna tavola anatomica o disegno illustrativo presente nel sito è stato realizzato da un software di intelligenza artificiale generativa.
Le tavole anatomiche di questo sito sono quindi materiale artistico-scientifico verificato e attendibile, sempre approvato da un Medico regolarmente abilitato alla professione.
Vuoi un aiuto rapido? Chiedi al Dr. AMO!
Il Dr. AMO (che sta per Assistente Medico Odontoiatrico) è il software di AI integrato in questo sito.
È stato programmato da Medici, tecnici informatici e informatori sanitari con l'obiettivo di aiutarti a trovare le informazioni sanitarie che stai cercando, in maniera rapida e veloce.
Il Dr. AMO ti può fornire aiuto e supporto in ogni momento, e può aiutarti a trovare rapidamente le risposte alle tue domande, nonché può aiutarti a prenotare una visita con lo studio.
Tutte le informazioni che ti da il Dr. AMO provengono da un database originale di contenuti medici e sanitari, verificato da un Medico regolarmente abilitato alla professione, e l'AI è stata addestrata con la direttiva principale di proteggere la tua vita e la tua salute.
Puoi chiedere aiuto in ogni momento al Dr. AMO, cliccando sul pulsante che trovi al lato di ogni pagina del sito.
Quindi ricorda che...
- il pavimento pelvico è quella zona anatomica tra le due anche che sorregge tutti gli organi pelvici, come uretra, vescica, ano e retto;
- datosi che l'essere umano, per motivi evolutivi, non ha una struttura ossea di sostentamento delle pelvi, il compito è svolto da una complessa 'pavimentazione' formata da tendini, muscoli e tessuto connettivo;
- il pavimento pelvico è una struttura elastica e tonica, flessibile ma resistente;
- la flessibilità e l'elasticità del pavimento pelvico consentono al corpo umano di muoversi liberamente, pur sorreggendo gli organi pelvici;
- la tonicità e la resistenza dei tessuti del pavimento pelvico sono dati principalmente dalla quantità di collagene in essi presente;
- col tempo, il rallentamento del metabolismo comporta anche un minore turnover del collagene;
- alcuni fattori scatenanti come la gravidanza e il parto possono indebolire ulteriormente i tessuti del pavimento pelvico, peggiorando o iniziando il suo prolasso;
- sebbene il prolasso del pavimento pelvico possa affliggere anche gli uomini, sono le donne quelle maggiormente colpite;
- per le donne partorienti sopra i 50 anni, un leggero grado di discesa del perineo è considerato fisiologico, e non sempre necessitante di trattamento;
- la terapia per la sindrome del perineo discendente è principalmente fisica, e si basa sui protocolli riabilitativi;
- la fisiokinesiterapia, l'elettrostimolazione, il biofeedback e un'opportuna riabilitazione intestinale sono unite in un protocollo riabilitativo che può minimizzare o ridurre i sintomi del prolasso del pavimento pelvico;
- l'intervento chirurgico per il riposizionamento del pavimento pelvico è riservato solo ai casi gravi, in cui vi è una lacerazione dei tessuti e che non rispondono alla terapia riabilitativa;
- bisognerebbe diagnosticare ed intervenire quanto prima in caso di prolasso pelvico, poiché i migliori risultati riabilitativi si ottengono negli stadi iniziali
Nota deontologica
La Proctologia, in Italia, non ha ancora una Scuola di Specializzazione riconosciuta dal Ministero dell'Istruzione.
Non è quindi legalmente possibile riportare l'aggettivo 'specialista' al Medico Proctologo, poiché tale titolo accademico è riservato solo al Medico che, legalmente, ottiene un Diploma di Specializzazione.
Come branca della Medicina, la Proctologia può essere inquadrata come disciplina chirurgica, che può però allargarsi ed intendersi perfezionamento della Gastroenterologia, della Dermatologia, della Chirurgia Vascolare, dell'Oncologia, della Infettivologia e, non ultimo, anche della Ginecologia.
Questo vuol dire che la formazione del Medico che intende definirsi 'Proctologo' è effettuata prevalentemente sul campo, attraverso l'esperienza diretta e i casi clinici affrontati e risolti, nonché del continuo studio ed aggiornamento professionale.
La Dott.ssa Luisella Troyer, iscritta all'Ordine dei Medici Chirurghi ed Odontoiatri di Milano, tiene dunque a precisare che ella è un Medico Chirurgo Specialista in Chirurgia Vascolare, e perfezionata poi Proctologo durante il suo trentennale esercizio della professione medica.

Quest'articolo è stato revisionato ed aggiornato dalla Dott.ssa Luisella Troyer il giorno:
domenica 11 febbraio, 2024
La Dott.ssa Luisella Troyer è un Medico Chirurgo, specializzata in Chirurgia Vascolare e perfezionata in Proctologia.
Sin dal suo percorso come specializzanda, la Dottoressa ha avuto a cuore lo studio e la cura delle patologie proctologiche, in particolar modo delle emorroidi e dei prolassi emorroidari.
Ha accumulato, nel corso del suo esercizio come Chirurgo, circa 5000 ore di sala operatoria come primo operatore, di cui circa 120 di emorroidectomia Milligan-Morgan.
È uno dei primi Medici ad aver studiato e sperimentato la terapia con scleromousse per le emorroidi patologiche, che la Dottoressa ha giudicato d'elezione per il trattamento non traumatico dei prolassi emorroidari, con statistiche di risoluzione superiori al 95% e pertanto spesso comparabili con l'accesso chirurgico.
In ogni sua visita proctologica la Dottoressa utilizza, a complemento della valutazione clinica, un moderno videoproctoscopio totalmente digitale, di sua ideazione e realizzazione, in grado di catturare in tempo reale flussi video in alta risoluzione, che compone l'esame specialistico denominato Videoproctoscopia Endoscopica Elettronica.

Esegui l'esame della Video Proctoscopia Endoscopica Elettronica*

Esegui l'esame della Video Proctoscopia Endoscopica Elettronica*


Anche lo staff é molto professionale, gentile e simpatico.
Ci sente subito a proprio agio.
Grazie per tutto!"


Ormai frequento lo studio da un anno e non credo che cambierò molto facilmente.
Anche il personale è altamente qualificato. Molta disponibilità."


Studio bellissimo, personale di assistenza professionale."